自覚症状や生活習慣、体重変化、既往症、家族歴などについて、詳しくお伺いします。
脂質異常症
脂質異常症(ししついじょうしょう)は、血液中の脂質(コレステロールや中性脂肪)が基準値から外れた状態のことです。脂質異常が続くと、自覚のないまま動脈硬化が進行し、心筋梗塞や脳卒中といった重大な病気につながります。
この記事では、脂質異常症の原因・症状・治療方法について、分かりやすくご紹介します。
浦賀メディカルクリニックでは、脂質異常症を「単なる数値の異常」として捉えるのではなく、「将来の健康を守るための重要なサイン」と考え、丁寧な検査と指導を行っています。症状がないうちから対策を始めることが、ご自身の体を守る第一歩です。検診でコレステロールや中性脂肪値の異常が見つかった方、ご家族に脂質異常症の方がいて心配など、お気軽にご相談ください。
脂質異常症とは?
脂質異常症とは、血液中の脂質バランスが崩れた状態を指します。
厚生労働省の患者調査(2020年)*1によると、脂質異常症の総患者数は推定約400万人で、女性は男性の約2倍と報告されています。しかし、発症しても初期では自覚症状がないため、治療の必要性を感じない人が多く、潜在的な患者数を含めると、さらに多くの方が脂質異常症のリスクを抱えていると考えられます。
*1(参考)患者調査(2020年)|厚生労働省
https://www.e-stat.go.jp/dbview?sid=0004002481https://www.e-stat.go.jp/dbview?sid=0004002481
脂質とは?
脂質とは身体になくてはならない重要な栄養素です。脂質は主に中性脂肪とコレステロールから構成されます。
中性脂肪(トリグリセリド、トリグリセライド)
体脂肪の主成分であり、脂肪組織に蓄えられ、身体を動かすエネルギー源、皮下脂肪としての体温維持、内臓を守るクッション的な役割を持ちます。
コレステロール
肝臓で作られ、細胞膜・ホルモン・胆汁酸を作り出す働きがあります。役割から2つに分けられます。
- LDLコレステロール(悪玉コレステロール)
肝臓で作られたコレステロールを全身に運ぶ役目を持つ一方で、使わない分のコレステロールを血管壁に溜めてしまう作用があり、増えすぎると動脈硬化の原因となるため、「悪玉コレステロール」とも呼ばれます。 - HDLコレステロール(善玉コレステロール)
余分なコレステロールを全身から回収して、肝臓へ戻す働きがあるため、「善玉コレステロール」とも呼ばれます。
(図)LDLコレステロールとHDLコレステロールの働き
脂質異常となるケース
脂質異常に該当するケースには、主に以下の3つがあります。
- LDLコレステロールが高い
- HDLコレステロールが低い
- 中性脂肪(トリグリセリド)が高い
これらの異常が続くと、血管の内側に脂質が溜まりやすくなり、動脈硬化を引き起こすリスクが高まります。
脂質異常症の症状
脂質異常症は、初期段階ではほとんど自覚症状がなく、健康診断や人間ドックで偶然見つかるケースが多い病気です。合併症予防も含め、無症状のうちからの対策が大切です。
注意したい合併症
脂質異常症を放置すると動脈硬化が進行して、以下のような重大な病気の原因となることがあります。
狭心症・心筋梗塞
心臓に酸素や栄養を届けている血管(冠動脈)が細くなったり、詰まったりすることで、胸の痛み、突然の心停止を起こす場合があります。
脳梗塞や脳出血
動脈硬化により脳の血管が詰まったり、血管の壁がもろくなり血管が破れると、手足の麻痺(まひ)や言葉が出にくいなどの症状を引き起こします。
閉塞性動脈硬化症(足の血流障害)
足の血流が悪くなることで、少し歩くと痛くなって歩けなくなる「間欠性跛行(かんけつせいはこう)」や、重症化すると足先が壊死*2(えし)する場合もあります。
*2 壊死:細胞が死滅する状態で、切断が必要になることもあります。
慢性腎臓病の進行
腎機能が低下し、老廃物が体に溜まるようになります。最終的には透析が必要になることもあります。
脂質異常症の原因と種類
脂質異常症は原因により大きく3つに分けられます。
生活習慣
脂質異常症の多くは、生活習慣の乱れが関与していると考えられています。
主な発症要因には次のようなものがあります。これらが重なると脂質バランスが乱れやすくなります。
- 脂っこい食事、外食や間食の多さ
- 運動不足
- 喫煙や過度な飲酒
- 肥満や内臓脂肪の増加
- 睡眠不足やストレス
遺伝(原発性脂質異常症)
遺伝的な背景によって起こる脂質異常症もあります。代表的なのが「家族性高コレステロール血症(FH)」で、子どもの頃からLDLコレステロールが高くなる傾向があります。家族に同様の症状がある場合には、早期の検査をおすすめします。
病気(続発性脂質異常症)
以下の病気や薬剤が原因となり、脂質異常を引き起こす場合もあります。
- 糖尿病
- 甲状腺機能低下症
- 腎臓病(ネフローゼ症候群・慢性腎不全など)
- 肝臓病(脂肪肝、肝炎など)
- 肥満(特に内臓脂肪型肥満)
- ステロイド薬・利尿剤・経口避妊薬など
脂質異常症の検査と診断
脂質異常症の検査
脂質異常症は、健康診断や他の病気の検査として血液検査を行った際に発見されることが多い病気です。必要に応じて、動脈硬化のリスク評価や合併症の検査など追加で行う場合もあります。
血液中の脂質の値を調べます。脂質異常症での採血の場合は、原則空腹時に測定しています。
※血液検査の結果をお持ちの場合にはご持参のうえ、受診してください。ただし、日常的な脂質異常かどうかを調べるため、再度採血による血液検査を行うことがあります。
脂質異常症の基準値
主な検査成分と基準は以下の通りです。
| 成分名 | 診断基準値 | 病名 |
|---|---|---|
| LDLコレステロール | 140mg/dL以上 | 高LDLコレステロール血症 |
| 120~139mg/dL | 境界域高LDLコレステロール血症 | |
| HDLコレステロール | 40mg/dL未満 | 低HDLコレステロール血症 |
| トリグリセリド(中性脂肪) | 【空腹時採血】150mg/dL以上【随時採血】175mg/dL以上 | 高トリグリセリド血症 |
| Non-HDLコレステロール | 170mg/dL以上 | 高non-HDLコレステロール血症 |
| 150~169mg/dL | 境界域高non-HDLコレステロール血症 |
(表)脂質異常症の基準値
Non-HDLコレステロールとは?
Non-HDLコレステロールは、動脈硬化リスクを評価するための指標で、2018年から特定健診にも導入されています。総コレステロールからHDL(善玉)コレステロールを引いた値で、LDLコレステロールを含む、いわゆる悪玉脂質の合計を示します。(Non-HDL=総コレステロール-HDLコレステロール)
中性脂肪が多いとLDLコレステロールが小型化し、血管内に入り込みやすくなります。小型LDLは肝臓で処理されにくく、血中に長く留まるため、動脈硬化が進みやすいため、中性脂肪が高い方や糖尿病のある方では、LDLだけでなくNon-HDLも重視することで、より正確なリスク評価につながります。空腹時でなくても測定でき、日常診療でも活用されています。
脂質異常症の治療
生活習慣の見直し
脂質異常症治療の基本となるのは、生活習慣の見直しです。
バランスの取れた食事
脂質異常症では、特に脂っこい食事や過剰なカロリー摂取を控えることが重要です。
<タイプ別食事療法のポイント>
- LDLコレステロールが高いタイプ
動物性脂肪・飽和脂肪酸を多く含む食品やコレステロールの多い食品を控え、食物繊維が多い野菜・海藻を積極的に摂取しましょう。油類はオリーブオイルなどの植物由来を使用することもおすすめです。 - 中性脂肪が高いタイプ
糖類と脂質の摂取を控え、食物繊維や青魚を積極的に摂りましょう。アルコールは適量(ビール500ml、日本酒1合、焼酎70ml程度。女性は半量)に抑え、週2日は休肝日を設けることが望ましいです。 - HDLコレステロールが低いタイプ
食べ過ぎに注意して、適正体重を維持することが重要です。炭水化物の摂取量を控えめにして、トランス脂肪酸(マーガリン、ショートニングを含む加工食品)を減らしましょう。一方で、植物油・魚油、食物繊維を積極的に摂取しましょう。喫煙もHDLコレステロールを下げるため、禁煙がおすすめです。
(図)コレステロールを上げる食品・下げる食品 - 適度な運動
1日30分程度、週3回以上を目安に、早足ウォーキング、散歩、水泳などの有酸素運動を続けましょう。運動時間が取れないときは、1日10分でも良いので、歩く、階段の昇り降りをする、つま先立ちをするなど、日常動作の中で身体を動かすことを心がけましょう。 - 禁煙
喫煙はHDL(善玉)コレステロールを減らし、動脈硬化を進める要因のひとつです。禁煙でこれ以上の血管へのダメージを防ぎ、将来の心筋梗塞や脳卒中のリスクを下げることが期待できます。 - 節酒
アルコールの過剰摂取は中性脂肪の上昇を招くことがあるため、節酒を心がけましょう。
量と頻度を控えめにして、週に2日ほどの休肝日を設けるのが望ましいとされています。 - 睡眠・ストレス管理
睡眠不足や強いストレスは、ホルモンバランスを乱すため、脂質代謝にも影響します。質の良い睡眠を目指し、リラックスタイムを意識的に取り入れましょう。
薬物療法
生活習慣の改善で、脂質コントロールが不十分なときや動脈硬化のリスクが高い場合には、薬を併用します。患者さまの病態やリスクに合わせて、以下のような薬剤から選択します。
※すでに服用中の薬がある場合には、受診の際に必ずお薬手帳をご持参ください。
LDLコレステロール(悪玉)を下げる薬
- HMG-CoA還元酵素阻害薬(スタチン系)
LDLコレステロール低下療法の第一選択薬となります。肝臓でのコレステロール合成を抑えて、LDLコレステロールを減らします。血管の内側に溜まったコレステロールの塊(プラーク)を安定化させ、血栓ができにくくなるとされています。 - 陰イオン交換樹脂薬剤(コレスチラミン など)
胆汁液と結合してコレステロールの再吸収を抑えることで、肝臓や血液中のLDLコレステロールを減らします。 - プロブコール
コレステロールの排泄促進と合成阻害により、血中のコレステロールを減らします。 - 小腸コレステロール吸収阻害薬
腸管からのコレステロール吸収を阻害することで、血中LDLコレステロールを減らします。 - PCSK9阻害薬(注射薬)
近年登場した薬剤で、PCSK9(たんぱく質)の働きを阻害することによりLDLコレステロール値を大幅に下げる作用があります。スタチン系薬剤で効果が不十分な場合、家族性高コレステロール血症の方、心血管疾患リスクが高い方などに適応があります。
※当院でも基幹病院から継続の投与実績はあります。
中性脂肪を下げる薬
- フィブラート系
肝臓でのトリグリセリドの合成を抑制して血中の中性脂肪を低下させ、HDL(善玉)コレステロールを増加させる効果も期待できます。
※スタチン系薬剤や抗血栓薬(ワーファリン)、糖尿病薬との併用には注意が必要です。これらの薬を服用している場合には必ず医師に申告してください。 - EPA薬剤
脂質合成を抑え、中性脂肪の分解を促進する作用や、血栓形成を予防する効果も期待できます。
※抗血栓薬(ワーファリン)との併用には注意が必要です。服用中の場合は必ず医師に申告してください。
LDLコレステロール・中性脂肪の両方を下げる薬
- ニコチン酸誘導体
中性脂肪の分解とコレステロールの排泄を促進させる作用があります。
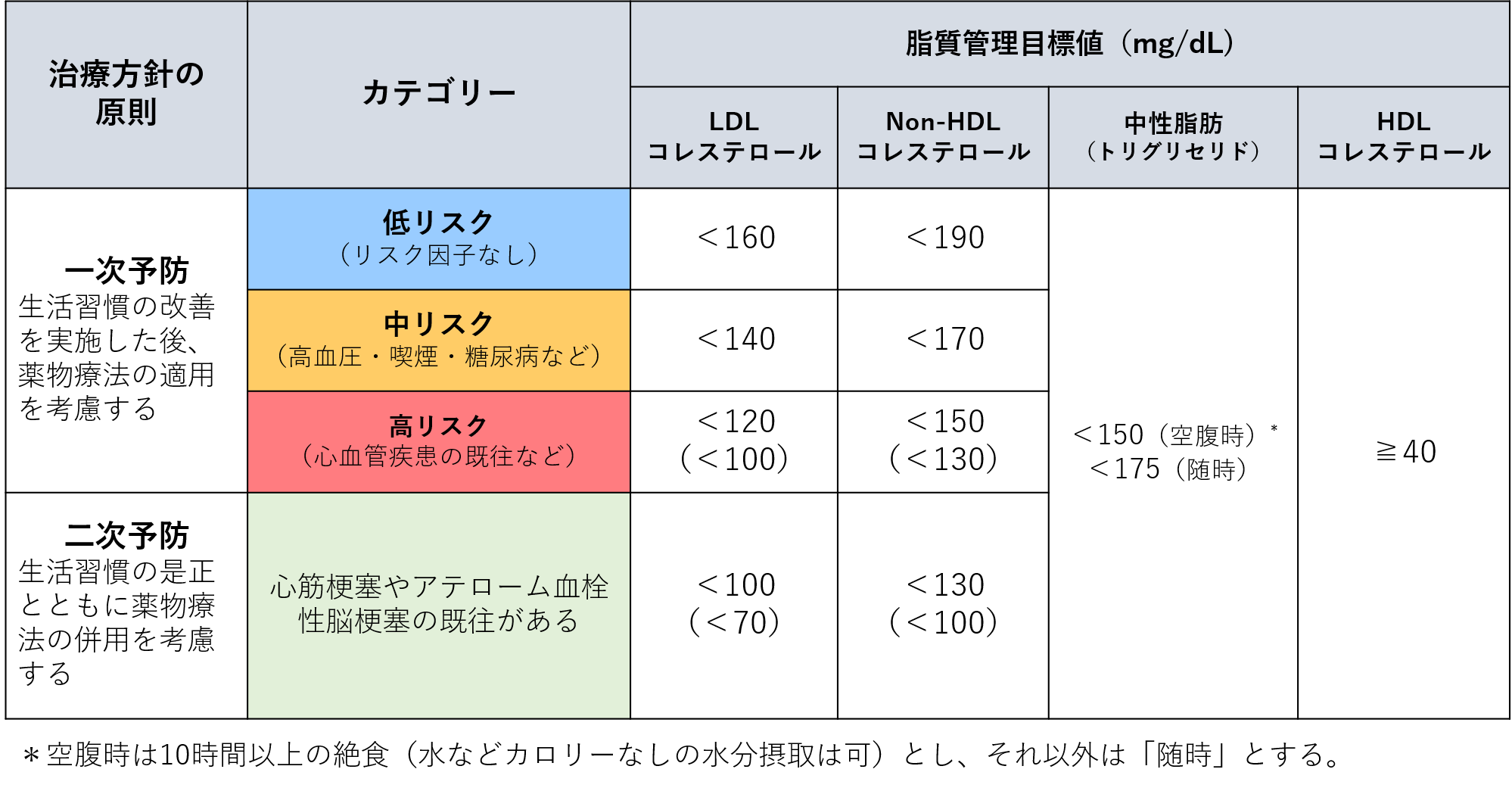
リスクごとの管理目標値
当院では、日本動脈硬化学会のガイドラインに沿って、患者さまの将来的な動脈硬化性疾患の発症リスクに合わせた脂質の管理目標値を定めています。
一般的にLDLコレステロールの管理目標値を目指し、次にNon-HDLコレステロールの達成を目指します。
※リスクの判定は、年齢・血圧・血糖・喫煙歴・家族歴などを総合的に評価して、医師が決定します。合併症がある場合には、より厳格な管理が推奨されています。
よくあるご質問
脂質異常症は脂質異常に対する広い概念を持った病名です。以前は、脂質が高い状態を「高脂血症」と呼んでいましたが、脂質(HDLコレステロール)が低いケースや、中性脂肪も基準値外であれば問題となることから、2007年より「脂質異常症」に名称変更されました。
数値の高さに加え、年齢、血圧、血糖、喫煙歴、家族歴などを総合的に診て判断します。必ずしも薬で治療が必要になるとは限りませんが、生活習慣の見直しや再検査は大切です。放置せず、早めに医師に相談しましょう。
すべての方が一生薬を飲み続ける必要があるわけではありません。生活習慣の改善や体質によっては減薬・断薬が可能になることもあります。ただし、自己判断で止めると、動脈硬化が進行し、重大な病気を発症するリスクが高まります。治療は医師と相談しながら進めることが大切です。
はい。一般的に、加齢とともにコレステロール値は少しずつ上昇する傾向があります。特に、閉経後の女性ではLDLコレステロールが高くなりやすいことが知られています。
ただし、年齢による変化があったとしても、一定以上の数値の場合には動脈硬化のリスクがあるため、年齢に関係なく適切な管理が必要です。
院長からのひと言
脂質異常症と指摘されても、自覚症状がないことから放置される方も多くいらっしゃいます。しかし、その実態は「静かな生活習慣病」であり、血管内では動脈硬化がゆっくり進行していきます。そのため、「今」から少しずつ見直すことが、数年後の自分の体を守ることにつながります。一気にすべて変える必要はありませんが、できることをコツコツと積み重ねていきましょう。
気になることがあれば、お気軽にご相談ください。
